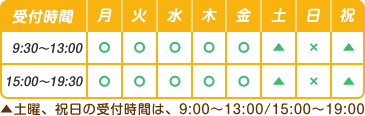
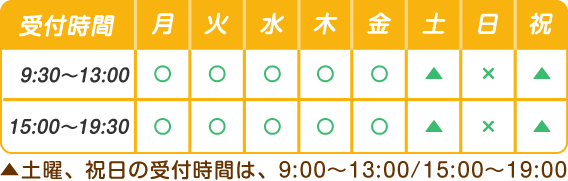
変形性膝関節症
- 椅子から立ち上がる時に、膝に力が入らない
- 階段を降りる方が特につらい
- 正座やしゃがむ動作ができなくなってきた
- 膝を動かすとギシギシ、ゴリゴリと音がする
- 膝が完全に伸びきらず、違和感が残る
- 天気が悪い日や寒い日に痛みが強くなる
- 歩く距離が年々短くなっている
変形性膝関節症とは?|あさひろメディカルグループ 門仲はりきゅう整骨院
変形性膝関節症とは、
膝関節の軟骨がすり減ることで、関節に炎症や変形が起こり、痛みや動かしづらさが生じる疾患です。
日本では特に中高年以降の女性に多く、
日常生活に支障をきたす代表的な膝のトラブルとして知られています。
■ 膝関節は「衝撃吸収装置」
膝関節は、
・太ももの骨(大腿骨)
・すねの骨(脛骨)
・お皿の骨(膝蓋骨)
これらが組み合わさってできており、
骨の表面は関節軟骨で覆われています。
この軟骨は、
・歩く
・立つ
・階段を上り下りする
といった動作の際にかかる衝撃を吸収し、
膝をスムーズに動かすクッションの役割を果たしています。
■ 変形性膝関節症で起こっていること
変形性膝関節症では、
この関節軟骨が少しずつすり減り、
膝関節本来のクッション機能が低下していきます。
その結果、
・骨同士が直接ぶつかりやすくなる
・関節内で炎症が起こる
・関節液が増え、腫れや違和感が出る
・骨の縁にトゲ状の骨(骨棘)が形成される
といった変化が起こります。
これが、
痛み・腫れ・動かしにくさの正体です。
■ 「変形=すぐに強い痛み」ではない
ここで知っておいていただきたい重要なポイントがあります。
それは、
変形の程度と痛みの強さは、必ずしも一致しない
ということです。
レントゲンでは
「変形がありますね」と言われても、
ほとんど痛みを感じない方もいます。
一方で、
変形が軽度でも
強い痛みや不安定感を訴える方も少なくありません。
■ 痛みの正体は「軟骨」ではない
実は、
軟骨そのものには痛みを感じる神経がありません。
では、なぜ痛むのでしょうか。
変形性膝関節症の痛みは、
・関節包
・靭帯
・半月板
・滑膜
・周囲の筋肉や筋膜
といった、
神経が存在する組織に負担や炎症が起こることで生じます。
つまり、
膝の軟骨がすり減った「結果」として、
周囲組織に無理がかかり、痛みが出ている状態なのです。
■ 進行は「静かに、確実に」
変形性膝関節症は、
ある日突然悪化するというより、
時間をかけて少しずつ進行していきます。
初期
・動き始めだけ痛い
・休めば楽になる
中期
・歩く距離が短くなる
・階段がつらくなる
・膝の腫れが出やすい
後期
・安静にしていても痛む
・膝が伸びきらない
・変形が目立つ
このように段階を踏んで進行します。
■ 膝だけの問題ではないという視点
変形性膝関節症は、
膝単体の病気だと思われがちですが、
実際にはそうではありません。
・骨盤の傾き
・股関節の硬さ
・足首の可動域
・姿勢や歩き方のクセ
これらが影響し、
膝に過剰な負担が集中した結果として、
症状が現れているケースが非常に多いのです。
そのため、
「膝だけを治療しても改善しにくい」
「一時的に良くなっても、また痛くなる」
ということが起こりやすくなります。
変形性膝関節症になる原因は?|あさひろメディカルグループ 門仲はりきゅう整骨院
変形性膝関節症は、
**「年齢を重ねたから起こる病気」**と思われがちですが、
実際にはそれだけが原因ではありません。
多くの方は、
いくつもの要因が重なった結果として、膝に負担が集中し続けた状態で
症状が表面化しています。
ここでは、柔道整復師・鍼灸師の視点から、
臨床現場で特に多い原因を詳しく解説します。
① 加齢による軟骨の質の変化
年齢とともに、
膝の関節軟骨は水分量が減少し、
弾力性やクッション性が低下していきます。
若い頃であれば問題にならなかった衝撃でも、
軟骨が弱くなることで
同じ動作が「負担」として蓄積されやすくなります。
ただし、
加齢=必ず変形性膝関節症になる
というわけではありません。
あくまでも
**「きっかけの一つ」**であることが重要なポイントです。
② 太ももの筋力低下(特に大腿四頭筋)
膝を支えるうえで、
最も重要な筋肉が**太ももの前側の筋肉(大腿四頭筋)**です。
この筋肉は、
・立ち上がる
・歩く
・階段を下りる
といった動作で、
膝関節にかかる衝撃を吸収する役割を担っています。
しかし、
運動量の低下や加齢によって筋力が落ちると、
衝撃を吸収できず、
膝関節に直接負担がかかる状態になります。
③ O脚・X脚など膝のアライメント異常
膝の軸が内外にずれている状態を
アライメント異常といいます。
特に多いのがO脚です。
O脚では、
膝の内側に体重が集中しやすくなり、
内側の軟骨だけが集中的にすり減る傾向があります。
この偏った負担が、
変形性膝関節症を進行させる大きな要因となります。
④ 体重増加・長年の積み重ね負荷
体重が増えると、
膝関節には想像以上の負担がかかります。
歩行時には、
体重の約3〜5倍の負荷が膝にかかるとされており、
体重が1kg増えるだけでも、
膝への負担は大きく増加します。
また、
・長年の立ち仕事
・階段の多い生活
・重い物を持つ作業
など、
日常の積み重ねが、
少しずつ膝を疲弊させていきます。
⑤ 過去のケガや手術の影響
若い頃に
・半月板損傷
・靭帯損傷
・膝の骨折
などを経験している場合、
膝関節のバランスが崩れたままになっていることがあります。
一見治ったように見えても、
関節の動きや体重のかかり方に
わずかなズレが残っていると、
それが将来的な変形につながるケースも少なくありません。
⑥ 姿勢・歩き方・体の使い方のクセ
臨床現場で非常に多いのが、
膝以外の問題が原因になっているケースです。
・骨盤が前後に傾いている
・股関節が硬く、十分に動いていない
・足首がうまく使えていない
・片側に体重をかけるクセがある
このような状態では、
本来分散されるはずの負担が
膝に集中してしまいます。
結果として、
膝が「頑張りすぎる状態」になり、
痛みや変形が進行していきます。
■ 原因を正しく知ることが改善への第一歩
変形性膝関節症は、
「軟骨がすり減ったから痛い」
という単純な問題ではありません。
なぜ膝に負担がかかり続けているのか
この視点を持つことが、
改善への大きな第一歩となります。
変形性膝関節症を放置・悪化するとどうなるの?|あさひろメディカルグループ 門仲はりきゅう整骨院
変形性膝関節症は、
自然に元に戻ることはほとんどなく、放置すると少しずつ進行していく疾患です。
「まだ我慢できる痛みだから」
「歩けているうちは大丈夫」
そう思っている間にも、
膝の中では負担の蓄積と機能低下が進んでいる可能性があります。
ここでは、放置した場合に起こりやすい変化を、
段階的に解説します。
■ 初期:動き始めの痛みが増えてくる
初期の段階では、
・朝起きた直後
・長時間座った後
・車から降りた直後
といった動き始めの痛みが中心です。
この時期は、
「動けば楽になるから大丈夫」
と感じやすく、治療が後回しになりがちです。
しかし、
この段階ですでに
関節の動きの悪さや筋力低下が始まっています。
■ 中期:腫れ・不安定感・歩行距離の低下
進行すると、
・膝が腫れやすくなる
・水が溜まる
・膝がカクッと抜ける感じがする
といった症状が出てきます。
また、
「以前より歩ける距離が短くなった」
「外出すると疲れやすい」
と感じることが増えます。
これは、
膝をかばう歩き方が癖になり、
筋肉のバランスがさらに崩れているサインです。
■ 後期:安静時痛・変形の進行
さらに悪化すると、
・何もしていなくてもズキズキ痛む
・夜間に痛みで目が覚める
・膝が完全に伸びきらない
といった安静時痛が現れます。
見た目にも、
O脚の進行や左右差がはっきりし、
ズボンの履き心地や立ち姿に違和感が出ることもあります。
■ 膝以外の部位にも不調が広がる
変形性膝関節症を放置する最大の問題点は、
膝以外の場所にも負担が波及することです。
膝をかばう動作が続くことで、
・股関節の痛み
・腰痛
・反対側の膝の痛み
・足首や足裏の違和感
といった症状が連鎖的に起こりやすくなります。
結果として、
「最初は膝だけだったはずなのに、体全体がつらい」
という状態に陥る方も少なくありません。
■ 生活の質(QOL)が大きく低下する
痛みが続くことで、
・外出の回数が減る
・運動を避けるようになる
・家事や趣味が負担になる
といった変化が起こります。
活動量が減ると、
筋力低下 → 体重増加 → 膝への負担増大
という悪循環に陥りやすくなります。
■ 最終的に手術が選択肢になるケースも
症状が進行し、
保存療法での改善が難しくなると、
人工膝関節置換術などの手術が検討される場合もあります。
手術自体は有効な選択肢の一つですが、
「できることなら手術は避けたい」
と考える方も多いのではないでしょうか。
そのためにも、
早い段階で膝にかかる負担を見直すことが非常に重要です。
■ 放置しないことが、将来の自分を守る
変形性膝関節症は、
早期に適切なケアを行うことで、
・痛みの進行を抑える
・歩行能力を維持する
・日常生活の不安を減らす
ことが十分に可能な症状です。
変形性膝関節症の治療方法・セルフケアの方法は?|あさひろメディカルグループ 門仲はりきゅう整骨院
変形性膝関節症の治療で最も大切なのは、
「痛みを抑えること」だけで終わらせないことです。
なぜなら、
痛みの背景には
・膝に負担が集中している体の使い方
・筋肉や関節のアンバランス
・血流や神経の働きの低下
といった問題が隠れていることが多いからです。
ここでは、
一般的な治療方法と、
門仲はりきゅう整骨院が考えるアプローチ、
さらにご自宅でできるセルフケアについて解説します。
■ 整形外科で行われる一般的な治療
病院では、主に以下のような治療が行われます。
・痛み止め(内服薬・外用薬)
・ヒアルロン酸注射
・物理療法(電気・温熱)
・装具療法(サポーター・足底板)
・手術療法
これらは、
痛みや炎症を一時的に抑えるという点では有効です。
しかし、
・なぜ膝に負担がかかっているのか
・なぜ痛みを繰り返しているのか
といった原因そのものへのアプローチが難しい場合もあります。
■ 門仲はりきゅう整骨院での変形性膝関節症への考え方
門仲はりきゅう整骨院では、
変形性膝関節症を
「膝だけの問題」ではなく、体全体のバランスの問題
として捉えています。
そのため、
レントゲンで見える変形の有無だけにとらわれず、
次のような視点で評価・施術を行います。
① 膝に負担をかけている原因の評価
・歩き方
・立ち方
・骨盤や股関節の動き
・足首の使い方
・左右の体重バランス
これらを丁寧に確認し、
なぜ膝に負担が集中しているのかを明確にします。
② 筋肉・筋膜へのアプローチ
変形性膝関節症の方は、
膝周囲だけでなく
・太もも
・ふくらはぎ
・股関節周囲
の筋肉が硬くなっているケースが非常に多く見られます。
筋肉や筋膜の緊張を調整することで、
・関節の動きがスムーズになる
・膝への負担が分散される
・痛みが出にくい状態を作る
ことが期待できます。
③ 関節の動きを引き出す施術
膝関節は、
股関節・足首と連動して動く関節です。
そのため、
膝だけでなく
骨盤・股関節・足首の可動性を高めることで、
膝が頑張りすぎなくて済む状態を目指します。
④ 鍼灸治療による炎症・血流へのアプローチ
鍼灸治療は、
変形性膝関節症において
非常に相性の良い治療法です。
・慢性的な炎症を抑える
・深部の筋緊張を緩める
・血流を改善する
・神経の過敏な反応を鎮める
といった作用により、
痛みが出にくい環境づくりをサポートします。
■ 自宅でできるセルフケアのポイント
施術とあわせて、
日常生活でのセルフケアも非常に重要です。
● 無理のない筋力トレーニング
痛みが強い時に、
無理な運動をする必要はありません。
・椅子に座ったまま膝を伸ばす
・ゆっくりとした立ち座り動作
など、
痛みの出ない範囲で太ももを使うことが大切です。
● 温めるケアを取り入れる
慢性的な痛みや違和感がある場合は、
冷やすよりも温めるケアが効果的なことが多いです。
・入浴
・蒸しタオル
・温熱シート
などで血流を促しましょう。
● 日常動作を見直す
・片足に体重をかけて立たない
・小股で急がず歩く
・階段は手すりを活用する
こうした小さな工夫が、
膝への負担を大きく減らします。
■ 変形性膝関節症は「正しく向き合えば変えられる」
変形性膝関節症は、
「もう良くならない」と思われがちですが、
痛みの出方・生活のしやすさは、十分に改善が期待できる症状です。
重要なのは、
・痛みを我慢し続けないこと
・今の体の状態を正しく知ること
・自分に合ったケアを続けること
です。
門仲はりきゅう整骨院では、
一人ひとりの状態に合わせ、
これから先も歩き続けられる体づくりをサポートしています。
膝の痛みでお悩みの方は、
どうぞ一度ご相談ください。